Костный мозг накапливает сердечную недостаточность
Стволовые клетки крови после сердечных приступов настраиваются на длительное воспаление.
При сердечной недостаточности сердце плохо качает кровь. Причины могут быть разными: нарушения в сердечной мышце, влияющие на ритм и силу сокращений, патологии сердечных клапанов, гипертония, коронарная болезнь, когда питающие сердце кровеносные сосуды сужаются из-за атеросклеротических отложений и не могут должным образом снабжать само сердце кровью, и т. д. Последствия у сердечной недостаточности самые разнообразные, поскольку от работы сердца зависит буквально всё, хотя самые известные симптомы – это одышка, отёки, повышенная утомляемость и частые головокружения.
Сердечная недостаточность – хроническое состояние, но у неё бывают и эпизоды резкого ухудшения, то, что у врачей называется острой декомпенсацией сердечной недостаточности, а в обиходе – сердечным приступом. Раз начавшись, приступы имеют свойство повторяться, усугубляя проблемы с другими органами (в частности, развивается хроническое заболевание почек). Сотрудники Токийского университета полагают, что одна из главных причин возвращающихся обострений сердечной недостаточности состоит в том, что эти эпизоды сказываются на иммунных клетках, которые усугубляют состояние сердца. В сердце, как и в других органах, есть иммунные клетки, причём разных видов. Как и везде, тут они нужны, чтобы вовремя уничтожать патогены, убирать клеточный мусор, заживлять повреждения; кроме того, есть особая разновидность макрофагов, которые в прямом смысле помогают сердцу биться. Исследователи обратили внимание на то, что после приступов сердечной недостаточности в сердце появляется много макрофагов с воспалительными настройками.
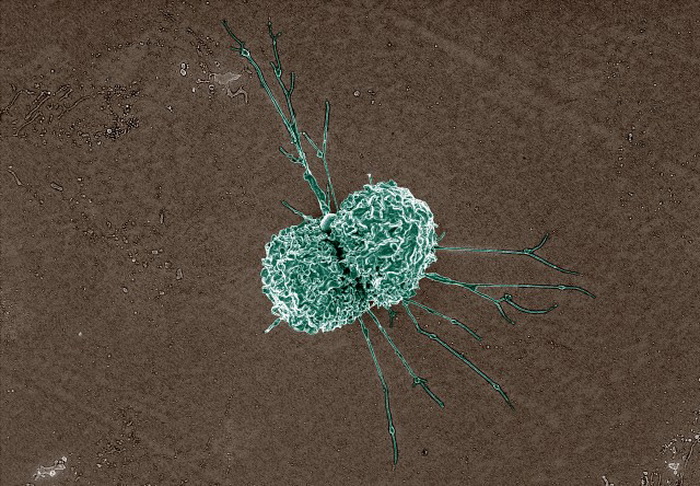
Макрофаг. Задача макрофагов – бродить по тканям, поедая всё подозрительное, и подавать воспалительные сигналы в случае особенно крупной проблемы. Фото: NIAID / Flickr.com
Как и любые клетки, макрофаги происходят из стволовых клеток, в данном случае – стволовых клеток крови, которые живут и работают в костном мозге. Когда костный мозг от мышей, перенёсших сердечный приступ, пересаживали здоровым мышам, у здоровых начинались спонтанные приступы. Кроме того, в сердце разрасталась соединительная ткань, которая не проводит импульсы и не сокращается, а потому плохо влияет на работу сердечной мышцы; ещё у таких мышей ухудшалось состояние почек и скелетных мышц.
В статье в Science Immunology говорится, что из-за сердечного приступа в стволовых клетках крови падала активность сигнального пути, связанного с белком TGF-β (трансформирующим фактором роста β). TGF-β влияет на то, как клетки делятся и приобретают профессию, то есть как из стволовых клеток появляются специализированные, с конкретной функцией. Понижение активности TGF-β и всей связанной с ним цепочки молекулярных сигналов приводило к тому, что кровяные стволовые клетки в костном мозге начинали давать много воспалительных макрофагов, – которые, очевидно, шли не только в сердце, но и в другие органы. Когда у здоровых мышей просто подавляли активность TGF-β в стволовых клетках, картина получалась схожей: число воспалительных макрофагов возрастало, как если бы у мышей случился сердечный приступ. Воспаление нужно иммунитету, чтобы бороться с инфекциями и заживлять раны, но когда оно выходит из-под контроля, оно начинает вредить здоровым тканям.
Изменения в стволовых клетках крови сопутствовали изменениям в нервных сигналах, которые приходили в костный мозг: стресс от сердечного обострения посредством нервной системы перенастраивал стволовые клетки. Их память о стрессе оказывалась долгой, потому что затрагивала эпигенетическую регуляцию генов. Об этой регуляции мы говорим часто: у клеток есть молекулярные механизмы, которые в ответ на изменения во внешней среде или в самой клетке открывают или закрывают доступ к тем или иным участкам ДНК – то есть стимулируют или понижают активность генов, и эти изменения остаются очень надолго.
Стволовые клетки крови, накапливающие эпигенетическую память о сердечных приступах, могут быть причиной – или, по крайней мере, одной из причин – того, что приступы возвращаются снова и снова. Эпигенетические изменения обратимы, но, возможно, будет проще не исправлять эпигенетику, а простимулировать работу TGF-β – во всяком случае, таким способом удавалось улучшить состояние здоровья у мышей. Кстати, несколько лет назад мы уже рассказывали о том, что иммунные клетки ненужным воспалением ухудшают состояние сердца после приступа, но в том исследовании утверждалось, что повреждённые сердечные клетки иммунитет принимает за вирус и начинает бороться с ними как с инфекцией.



